Считается, что при лечении панкреатита, особенно в момент обострения заболевания, важным является соблюдение диетического режима. Ключевая задача этого мероприятия — снижение активности работы поджелудочной железы. Для достижения этого эффекта создан специфический комплекс питания, именуемый диета 5п (по Певзнеру): стандартная диета или вариант, когда вся еда перерабатывается в пюре (протертую кашицу).
Протертая диета назначается в момент обострения заболевания, в самый тяжелый период заболевания. Все предписанные блюда подаются больному в сильно измельченном виде, до состояния пюре.
- Количество потребляемых калорий составляет 1800 единиц в сутки;
- Для жиров предусмотрена суточная норма не более 60 г, белков – 80 г, углеводов – 200 г, не более 10 г соли, полтора литра жидкости;
- Суточная норма микроэлементов: магний – 500 мг, калий – 4 г, кальций – 1 г, железо – 30 мг, фосфор – 2 г, натрий – не более 4 г;
- Витаминный состав пищи должен включать: витамин В1 – 1,8-2,5 мг, витамин А – 1,5 мг, его можно заменить бета-каротином в той же дозировке, витамин С – 100-150 мг, витамин РР – 19 мг.
Пища должна легко усваиваться, поэтому диета при обострении панкреатита предполагает уменьшение поступления углеводов, отказ от жиров и употребление белков только животного происхождения. В первую неделю обострения следует убрать из рациона соль.
Для точного распределения рациона на день, следует обратиться к таблицам рекомендованных и запрещенных продуктов при панкреатите. А также иметь информацию о составе разрешенных продуктов.
- Не крепкий чай, разбавленный молоком или с добавлением лимона; не концентрированные соки, компоты на основе сухофруктов или свежих фруктов, можно разводить концентраты водой; молоко; кисель; щелочная, минеральная вода. Напитки не должны содержать сахар. Можно применять заменитель сахара.
- Творог низкой жирности, пудинг, кисломолочная продукция с 0-1% жирности.
- Крупы, которые имеют высокую вязкость: овсянка, рисовая, ячневая и пшеничная (ограниченно).
- Первые блюда на основе овощных бульонов, с крахмалистыми овощами — морковь, картофель, тыква, кабачок. Можно добавлять макароны, каши.
- Максимум 2 яйца в день и только белковую часть, допускается лишь половина одного желтка.
- Не жирное мясо животных и птиц, рыба нежирных сортов.
- Вермишель и макароны любых видов и сортов.
- Все овощи с высоким содержанием крахмала.
- Хлеб не свежий, сухари, только из пшеничной муки, затяжное, галетное печенье.
- Сливочное масло ограничено 30 г, растительное – 15 г в день.
- Дозревшие ягоды, фрукты.
- Концентрированные соки, компоты, напитки из винограда, кофе, крепкий чай, газировка.
- Свежий хлеб из любого сорта муки, сдобное и слоеное тесто.
- Продукты на основе молока с жирностью выше 2%, йогурты с консервантами, творог массового производства.
- Любые первые блюда на мясном бульоне, молоке или рыбе.
- Жареные, отварные яйца.
- Копченые, острые и жирные сорта мяса, рыбы, а также консервы, колбасы.
- Любые бобовые, перловая каша, пшено, все рассыпчатые виды круп.
- Грибы в любом виде, овощи — редька, редис, лук, чеснок, капуста.
- Сладости, джемы, варенье, шоколад.
- Любые консерванты, красители, специи.
- Противопоказано употребление алкоголя.
Важно знать! Наличие списка разрешенных продуктов — это еще не вся диета. Очень важно правильно термически и механически обрабатывать эти продукты, а также принимать пищу согласно режиму.
Диета 5п в момент обострения предполагает употребление отваренной, запеченной еды, или приготовленной на пару. Жареная и тушеная, маринованная еда — категорически запрещена. Некоторые овощи и фрукты лучше употреблять сырыми, но только в виде пюре.
Важная информация! Вся приготовленная еда должна быть теплой, овощи и фрукты – комнатной температуры, нельзя употреблять сильно горячую или холодную пищу.
Для приготовления еды лучше всего использовать тефлоновую посуду или формы из термостойкого стекла, которые не требуют смазывания поверхности жиром.
Еще один важный аспект в соблюдении данной диеты – это режим питания. Здесь речь пойдет о количестве и временных рамках приема пищи. Всю суточную норму необходимо разделить на 5 или 6 приемов, интервал при этом будет составлять в среднем 2 часа между приемами.
Обострение панкреатита весьма неприятный и болезненный физиологический процесс, который сопровождается множеством побочных симптомов. Поэтому первые два дня больному предписано голодание. Полное исключение пищи, разрешено только употребление щелочной не газированной воды до 1,5 литра в сутки. С третьего дня начинается прием протертой, щадящей пищи, малыми порциями.
При составлении диетического меню для больного в период обострения панкреатита под рукой должны быть такие данные: список продуктов разрешенных и полезных, таблица калорийности, таблица содержания микроэлементов и витаминов в продуктах. Это достаточно обширная информация, но на просторах интернета эти данные имеются в свободном доступе — они помогут четко соблюдать предписания диеты.
Чем руководствоваться при составлении диетического меню:
- Каждый прием пищи должен завершать напиток.
- Первый завтрак – легкий. Хлебобулочное изделие с небольшой порцией белковой еды будет идеальным сочетанием для начала дня.
- Второй завтрак должен быть более питательным, он может включать рыбное или мясное блюдо, овощи и фрукты.
- Обеденная порция начинается с первого блюда с хлебом, дополняется любыми белковыми блюдами, фруктами, в конце – питье.
- Полдник представляет собой легкий перекус. Можно употреблять фрукты, пудинги, творог, запеканку.
- На ужин лучше всего подать сочетание мясного с гарниром, немного хлеба или сухарей. В завершении могут быть овощи, фрукты и обязательно напиток.
Во время приема пищи больному необходимо прислушиваться к своим ощущениям, регулировать порции и содержание рациона опираясь на свое состояние. Не нужно насильно доедать порцию или заставлять себя есть конкретный продукт. Для облегчения физического состояния важен и эмоциональный покой больного. Обострение панкреатита – это причина расслабиться, а не насиловать свой организм.
Уже на третий день приема протертой пищи больной чувствует себя лучше. Диета в сочетании с приемом медикаментов, прописанных специалистом, помогают болям стихнуть, начинается регенерация клеток поджелудочной железы. Через неделю можно перейти к стандартному меню диеты 5п. В рацион вводят мелко и средне нарезанные продукты, постепенно убирают пюре и протертые блюда.
В период обострения панкреатита важно помочь организму восстановить обменные процессы, наладить функционирование поджелудочной железы.
Важно знать! Панкреатит может легко спровоцировать сахарный диабет при отсутствии должного лечения и несоблюдении диеты.
Свёкла помогает справиться с обострением панкреатита. Этот продукт содержит вещества, в частности йод, которые важны для процесса регенерации железы. Диетологи рекомендуют первую неделю в период обострения панкреатита употреблять пюре из отварной свеклы за 1 час до завтрака, по 200 г.
Имбирь давно применяется как полезный продукт во многих отраслях здоровья. Когда панкреатит обостряется, рекомендуется употреблять имбирь сухой или свежий в виде кашицы. Натощак по одной столовой ложке до завтрака.
Клубника, содержащая витамин С, который способен накапливаться в организме, полезна при панкреатите. Умеренное количество в сезон созревания ягоды будет и профилактикой, и помощью уже больному организму. Среди фруктов и ягод можно еще выделить гранат, яблоки сладких сортов, вишню. Умеренное количество этих продуктов доставит в организм полезные элементы, которые помогают восстановлению больного органа.
Диета играет важную роль в лечении панкреатита, в период обострения или ремиссии. Строгое соблюдение правил диетического предписания поможет скорее восстановить нормальное функционирование поджелудочной железы и избавит от побочных неприятностей.
По материалам pankreatit.su
Резкие опоясывающие боли в верхней половине живота, отдающие в спину, снижение давления, учащенное сердцебиение, изнуряющая тошнота и рвота – все это симптомы воспаления поджелудочной железы, серьезного заболевания, больше известного как панкреатит. Дисфункция поджелудочной железы чревата неприятными последствиями, среди которых риск развития диабета и даже онкологические заболевания, поэтому проблему нельзя игнорировать.
«Скорой помощью» при обострении панкреатита должен стать постельный режим и полный покой, холодные компрессы на верхнюю часть живота, а также грамотно подобранная диета, которая позволит важному органу пищеварительной системы временно не синтезировать ферменты и немного «отдохнуть». Это поможет поджелудочной железе быстрее восстановить нормальное функционирование и вернуть больному хорошее самочувствие.
Что можно кушать при обострении панкреатита
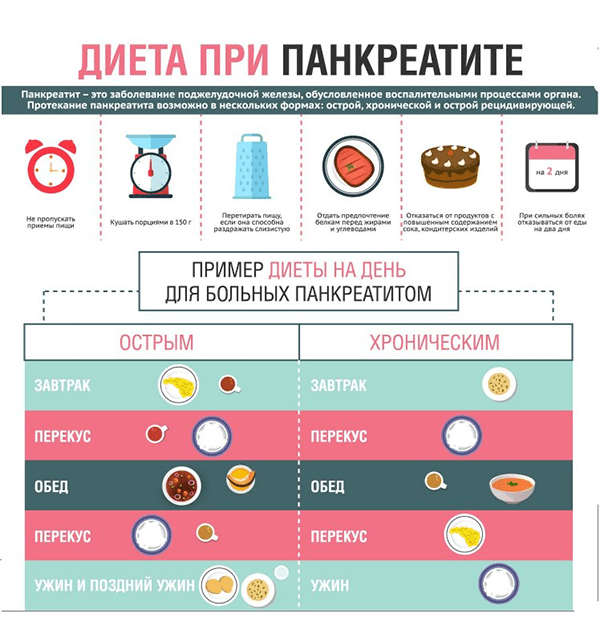
Для облегчения общего состояния рекомендуется ступенчатая схема питания, которая делится на три этапа и включает в себя период голодания, постепенное введение в рацион определенных видов продуктов и плавный переход к полноценному питанию.
Главным принципом организации питания в первые дни «острого» периода является полный отказ от пищи. Больному разрешается пить только минеральную воду без газа (для подавления секреции желудочного сока), некрепкий чай или слабый отвар шиповника. Это обеспечит разгрузку желудочно-кишечного тракта и предотвратит развитие осложнений и прогрессирования воспалительного процесса.
Щадящая диета при остром панкреатите
Пока не будет устранена причина обострения, голодный период необходимо продолжать – зачастую для облегчения состояния необходимо 2-3 дня. В особо тяжелых случаях подобный способ питания следует продолжать от недели до месяца, но в таких ситуациях человеку необходима госпитализация и медикаментозная поддержка.
Диета при обострении хронического панкреатита
С улучшением состояния больного, когда симптомы заболевания начинают затухать, разрешается постепенно пополнять рацион питания определенными продуктами и напитками.
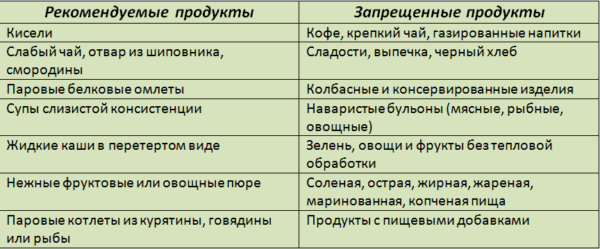
Разрешенные и запрещенные продукты при панкреатите
Подбирая меню, необходимо учесть несколько важных моментов:
- следует придерживаться принципа дробного питания (кушать небольшими порциями 5-7 раз в день в четко установленное время);
- не стоит кормить больного насильно (лучше немного сдвинуть временной график приема пищи до появления аппетита);
- не менее важный фактор риска – переедание (суточная норма пищи (учитывая выпитую жидкость) не должна превышать 2,5 кг);
- еду нужно подавать теплой или комнатной температуры;
- блюда могут быть сварены либо приготовлены на пару и должны иметь однородную консистенцию (можно протереть в блендере);
- пища должна быть обезжиренной, чтобы избежать функционального напряжения поджелудочной железы;
- количество калорий может варьироваться от 500-1000 ккал в день (в зависимости от общего состояния пациента и его физических нагрузок).
Как питаться при панкреатите
В приоритете молочные протертые супы, жидкие и полужидкие каши на воде, овощные пюре, кисели и компоты. В комплексе с медикаментозным лечением удается максимально быстро добиться положительной динамики в состоянии больного.
При снятии большинства симптомов заболевания можно расширить рамки рациона питания. Однако нельзя забывать, что диета должна способствовать разгрузке поджелудочной железы, а также уменьшению желудочной секреции. Пищу так же следует принимать небольшими порциями с интервалом не более 4 часов. Кроме того, в этот период рекомендуется подключить употребление фолиевой кислоты и витаминов A, B1, B2, B12, C, PP и K, но только после консультации с врачом.
Разрешённые продукты при панкреатите
Основное меню должно включать:
- нежирную рыбу и отварное мясо курицы, кролика, а также телятину и индейку;
- слизистые супы и жидкие каши в качестве гарнира (исключение составляют пшенная и перловка);
- молотые сухофрукты, размоченные водой (при минимальной калорийности в них много веществ, полезных для нормализации работы ЖКТ);
- картофель, свеклу, морковь, кабачок, тыкву, цветную капусту в отварном, запеченном или протертом виде;
- яичные белки;
- кефир и диетический творог;
- сухое печенье.
Разрешенные и запрещенные сыры при панкреатите
В качестве основных напитков лучше использовать минеральную воду (негазированную) или несладкий чай, а также сладкие компоты, желе, кисели и свежевыжатые соки, разведенные водой (в пропорции 1:1). Постепенно можно вводить свежие фрукты и овощи (кроме редьки, лука и чеснока). Главное, не заправлять их растительным маслом, сметаной или майонезом. Также допускается употребление хлеба.
Совет! Желательно кушать вчерашний хлеб, либо перед подачей на стол кусочки свежего подсушить в духовке.
Чтобы исключить переход острого панкреатита в хроническую стадию, необходимо составить список пищевых ограничений, избегая продуктов, стимулирующих активную работу поджелудочной железы, и учитывая индивидуальную непереносимость.
Запрещённые продукты при панкреатите
Из ежедневного рациона необходимо полностью удалить:
- жирную мясную пищу, сало и некоторые виды рыбы (кефаль, семгу, сома, карпа, палтуса), а также икру;
- свиной и бараний жир;
- ржаной хлеб;
- мясные субпродукты (колбасы, рулеты, сардельки, сосиски и так далее) и копчености;
- консервы, соления, маринады;
- острые специи, пряности и приправы;
- некоторые виды овощей (редьку, брюкву, редис, лук и чеснок, а также белокочанную капусту, грибы и бобовые с высоким содержанием грубой клетчатки);
- кислые фрукты;
- апельсин, лимон, мандарин и другие виды цитрусовых;
- цукаты;
- сгущенное молоко;
- глазированные сырки и жирную сметану;
- газированные и кофейные напитки;
- изделия из шоколада, торты, пирожные, бисквиты, мармелад, карамель, леденцы и другие сладости.
Что запрещено есть в первую неделю после обострения панкреатита
Совет! От фаст-фуда (картофеля фри, хот-догов), чипсов, сухариков, соленых орешков лучше отказаться навсегда, чтобы избежать обострений заболевания.
Кроме того, следует ограничить употребление алкоголя (не только крепких напитков, но и слабоалкогольных коктейлей). Спиртное может спровоцировать спазм сфинктера Одди (клапанного устройства, которое обеспечивает движение ферментов в кишечник и одновременно не дает выйти перевариваемой пище). После принятия «горячительного» клапан может своевременно не открыться, и пищеварительный сок будет заблокирован в протоках, что станет причиной острого приступа и неприятных последствий.
Список продуктов при панкреатите
Строгая диета не является приговором. Из разрешенных продуктов можно приготовить массу вкусных и полезных блюд. Перед тем, как составить сбалансированный рацион питания на каждый день необходимо посоветоваться с врачом и учесть все его рекомендации. Но если нет возможности обратиться к специалисту, облегчить этот процесс поможет ориентировочное меню, в котором собраны все необходимые продукты в допустимых дозах и указано рекомендованное время приема.
Совет! В процессе приготовления блюд пищу нельзя солить. Разрешается добавить в еду немного соли только перед подачей на стол, но ее объем не должен превышать 10 г в день.
Организму потребуется время на восстановление после обострения, поэтому диету при панкреатите желательно соблюдать длительный период (от 6 до 12 месяцев), строго придерживаясь всех рекомендаций и советов врача.
Диета в первую неделю после обострения панкреатита
Приступ панкреатита не должен становиться преградой для позитивных эмоций. И если боли отступили, можно порадовать больного аппетитными деликатесами, приготовленными строго в рамках допустимых норм и объявленной диеты.
Полезные фрукты при панкреатите
Для этого пригодится несколько простых и интересных рецептов.
- Нежное куриное суфле (вареное мясо птицы смешать с белком и приготовить в форме на пару. При желании, курицу можно заменить телятиной).
- Аппетитная запеканка из вермишели (взять по 30 г вермишели, творога и молока; творог растереть с отварной вермишелью; ¼ яйца взбить с молоком; все смешать, по вкусу добавить сахар, выложить в форму и запечь).
- Клубничный десерт (смешать 1 взбитый белок с сахарной пудрой и ванилином; набирать ложкой и опускать в кипящую воду, формируя шарики; украсить ими густой клубничный кисель, разлитый по бокалам).
- Зразы из филе судака (400 г рыбного филе пропустить через мясорубку; 100 г белого батона размочить в 0,5 ст. молока, отжать, растереть и добавить взбитый белок; все смешать в однородную массу, слегка присолить; с помощью ложки сформировать зразы и опустить в кипящую воду на 15-20 минут).
Лечебное меню при панкреатите
Пользуясь списком разрешенных и запрещенных продуктов, можно пополнить копилку рецептов собственными находками. Благодаря кулинарным экспериментам, пациент сможет не только утолить аппетит, но и получить массу положительных эмоций, что немаловажно для успешного результата курса лечения.
Диета является основой комплексного лечения панкреатита, и строгое ее соблюдение позволяет быстрее справиться с недугом. Малейшие отступления от выбранного курса могут негативно повлиять на результат терапии, ведь каждое обострение приводит к появлению соединительных рубцов в зонах воспаления, поэтому железистой ткани, нормально выполняющей свою функцию, в поджелудочной железе остается все меньше. Как следствие, снижается выработка ферментов, и нарушаются пищеварительные процессы.
Диета при хроническом и остром панкреатите
Кроме пищевых ограничений, успех реабилитации во многом зависит от образа жизни пациента, разумной физической активности и отказа от вредных привычек. Это позитивно скажется не только на деятельности поджелудочной железы, но и на работе всех функций организма, а главное, позволит избежать повторных приступов.
Берегите себя и будьте здоровы!
По материалам stomach-info.ru
Для многих диета представляется как изнуряющий процесс, заставляющий во многом себе отказать. Например, диета при панкреатите действительно ограничена многими продуктами, но в то же время она сбалансирована и не лишает организм необходимых нутриентов (белков, жиров, углеводов, витаминов). Наоборот, она приводит пациента к здоровому и полноценному питанию. Необходимо помнить, что пациенту с хроническим панкреатитом даже в стадии ремиссии (затухания симптомов) нужно соблюдать диету. Иначе поджелудочная железа может вновь воспалиться, что приведет к обострению заболевания.
Питание в период обострения – это голод и покой на 1 – 3 суток. Разрешается только обильное питье в виде отвара шиповника или минеральной воды без газа (Ессентуки №17, Нафтуся, Славяновская). Разрешаются также некрепкий зеленый чай или кисель. Когда боль уменьшится, можно добавить небольшое количество отварного нежирного мяса, нежирный творог или сыр и суп на овощном бульоне. Основные принципы питания при хроническом панкреатите
- Рацион должен преимущественно состоять из белковой пищи. Белок очень полезен для восстановления поврежденных клеток поджелудочной железы.
- Жиры и сложные углеводы в организм должны поступать в виде круп.
- Легко усваиваемые углеводы (сахар, варенье, сдоба, мед) должны быть ограничены.
- Питание должно быть дробным (каждые 3 – 4 часа), средними порциями. Не стоит переедать, но и голодать тоже не нужно.
- Пища должна быть не горячей и не холодной, а теплой, чтобы не раздражать слизистую оболочку желудочно-кишечного тракта и не вызывать повышенного выделения ферментов.
- Пища должна быть приготовлена в пароварке, отварена или запечена. Употребление жареной, пряной и консервированной пищи не рекомендуется.
- Курить и злоупотреблять алкоголем при хроническом панкреатите врачами не рекомендуется.
Разрешенные и запрещенные продукты обозначены в специально разработанной диете по Певзнеру (стол №5).
- Мясо можно кушать каждый день, но нежирные сорта. Пусть это будет говядина, телятина, кролик, курица, индюшка. Мясо можно отварить, запечь в духовке, приготовить в виде паровых котлет. Жареное с корочкой мясо употреблять не стоит. Нужно помнить, что мясо лучше усваивается с клетчаткой (овощами). Овощи лучше кушать в отварном или тушеном виде. Идеальным вариантом будет овощное рагу с мясом, приготовленное на пару.
- Рыбу можно употреблять в отварном или запеченном виде. Можно приготовить паровые рыбные котлеты, суфле или тефтели. Сорта рыбы должны быть нежирными (треска, щука, сазан).
Грецкие орехи и семечки содержат большое количество белков и жиров, они вполне могут заменить по составу мясо или рыбу. В период обострения хронического панкреатита не рекомендуется употребление этих продуктов. А в период хорошего самочувствия, то есть стойкой ремиссии, допускается употребление грецких орехов, но в небольших количествах (3 – 5 ядрышек в день). Семечки нельзя употреблять в жареном виде и в виде козинаков. Можно небольшое количество сырых семечек подсолнуха или в виде домашней халвы.
Миндаль, фисташки и арахис разрешается употреблять только в период отсутствия жалоб, когда нет проявлений панкреатита. Начинать нужно с 1 – 2 орешков, постепенно увеличивая их количество. Орешки можно добавлять в приготовленные блюда (каши, салаты, запеканки).

Сырые фрукты употреблять не рекомендуется. Можно приготовить фруктовое пюре, морс, запеканки. Разрешается употреблять запеченные яблоки, бананы, груши. Также можно арбуз и дыню, но в небольших количествах (1 – 2 кусочка). Виноград, финики, инжир не желательны, так как повышают газообразование в кишечнике и содержат много сахара. Лимон, апельсин, содержащие кислоту, усиливают выработку желудочного сока, что нежелательно, так как хронический панкреатит часто сочетается с заболеваниями желудка (гастритом) или печени (гепатитом).
- Жирные сорта мяса (баранина, свинина, утка). Для переваривания такой пищи требуется большое количество ферментов. А воспаленная поджелудочная железа работает в ограниченном режиме.
- Печень говяжья и куриная не рекомендуется, так как она относится к экстрактивным веществам, приводящим к усиленной выработке ферментов пищеварительной системы и активизирующим аппетит.
- Рыба жирных сортов (скумбрия, лосось, сельдь), особенно в жареном виде категорически запрещена. Также нельзя употреблять в пищу рыбные консервы.
- Овощи при хроническом панкреатите нельзя есть в сыром виде. Из овощей под запретом белокочанная капуста, помидоры, огурцы, шпинат, лук, редиска, фасоль. При употреблении в больших количествах они усиливают процессы брожения в кишечнике, что приводит к вздутию живота.
- Грибы не рекомендуются в любом виде, а также грибные бульоны.
- Яичница или сырые яйца. Сырой желток особенно стимулирует выработку желчи, что нежелательно для больных хроническим панкреатитом.
- Не рекомендуется употребление пшенной и перловой круп.
- Копчености, колбасы.
- Маринованная пища, соленья, специи.
- Черный чай или кофе, горячий шоколад и какао.
Список продуктов, разрешенных при панкреатите, достаточно широк. Поэтому в рационе пациента должно быть достаточно белков, витаминов, но ограничено количество жиров и легко усваиваемых углеводов.
- Первый завтрак (7.00 – 8.00): овсяная каша на воде или молоке, отварная говядина или курица, зеленый чай или отвар шиповника.
- Второй завтрак (9.00 – 10.00): омлет из двух яиц, запеченное яблоко без сахара и кожицы, стакан цикория с молоком или чай.
- Обед (12.00 – 13.00): суп на овощном бульоне, макароны или каша (гречневая, рисовая), мясное суфле или паровые котлеты, желе из ягод (малина, клубника), компот из сухофруктов.
- Полдник (16.00 – 17.00): творог без сметаны или творожная запеканка с фруктами (яблоками, грушами, бананами), чай или фруктовый морс.
- Ужин (19.00 – 20.00): рыбное филе или паровая котлета, зеленый чай или компот.
- На ночь можно выпить стакан кефира с несдобным печеньем.
По материалам mojkishechnik.ru